| 淚眼汪汪,是鼻淚管阻塞還是乾眼症? |
 |
| ◎新北市立土城醫院眼科主治醫師 朱學彥 |
 |
 |
 |
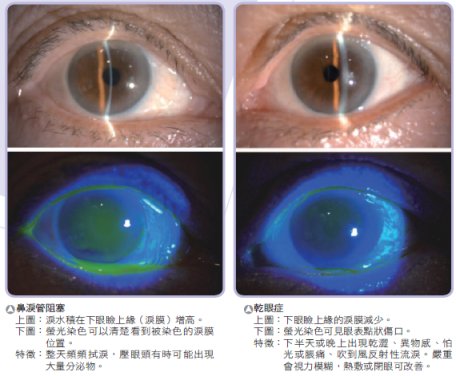 |
 |
56歲的黃小姐是外商公司高階主管,上班時配戴近視隱形眼鏡,下班回家追劇,看到情緒激動處,時有淚流滿面的情況。平時休閒活動是到河濱公園騎騎腳踏車。近3個月她發現右眼常需頻頻拭淚,一開始只覺得眼眶濕濕的,多眨幾下眼睛或用衛生紙擦拭就好了,心想可能只是眼睛有異物或是隱形眼鏡沒戴好造成的而不以為意。但最近一週情況加劇,高頻率拭淚都把眼妝擦掉了。雖然左眼偶爾在週末騎腳踏車時也會覺得眼角濕濕的,但不像右眼一樣淚水多到會直接滾落臉頰。某次公司主管會議報告時,右眼淚水竟不經意流下,嚇到了同事,上級長官還特別在會後問她要不要放個假休息一下,讓黃小姐決定到眼科門診求診。經過檢查,確診黃小姐右眼患有鼻淚管阻塞,左眼則是輕微乾眼症。右眼在接受淚道沖洗與藥物治療後,症狀仍無法完全緩解,因此進一步安排淚道氣球擴張術合併人工淚管置入。術後症狀獲得改善,人工淚管3個月後於門診取出,症狀未再復發。左眼的乾眼症則透過局部眼藥使用、停用隱形眼鏡與熱敷後獲得緩解。
流淚是眼科門診常見的主訴。要確定病因之前,必須先了解淚液的形成和生理運作機制。淚液的組成成分可分為黏液層、水層和油脂層。黏液層主要由結膜上的杯狀細胞分泌,水層則由淚腺分泌,油脂層則由眼瞼上的瞼板腺分泌,透過眨眼擠出油脂。淚液的流動始於上眼瞼外上方的淚腺。分泌出的淚水透過眨眼方式均勻分布到眼睛表面,混合黏液層與油脂層後,滋潤眼部。之後亦透過眨眼所形成之負壓吸力,將淚液吸入位於內眼角的淚孔,順著淚小管、淚囊一路經過鼻淚管後流至鼻腔內吸收。這條路徑上任何病變都可能造成乾眼或是溢淚的情況。
診斷流淚大致會往兩個大方向思考:乾眼或是溢淚。乾眼主因是淚水生成不足、淚液分布不均或淚液品質不良蒸散快速。生成不足常見的原因為淚腺分泌機能低下如:自體免疫淚腺炎、乾燥症、淚腺腫瘤、淚腺管開口阻塞、女性賀爾蒙減少、角膜神經敏感性下降等,或是結膜杯狀細胞分泌黏液功能受損如:史帝芬強生症候群、眼部化學性灼傷等。淚液分布不均則是因為眼瞼閉合力度不佳所致如:顏面神經麻痺、眼瞼手術後、長時間配戴隱形眼鏡等。淚液品質不良蒸散快速則與瞼板腺油脂分泌機能受阻有關(如:眼瞼炎、眨眼頻率幅度不足等)。乾眼常見的症狀為眼睛乾澀、異物感、脹痛、怕光、怕風吹,嚴重會伴有視力模糊。症狀通常會在下半天出現,或在長時間用眼後。部分患者常覺得眼眶濕濕的,這是因為乾澀造成角膜表皮受損神經裸露,因而敏感性增加,出現反射性流淚之故。初期乾眼只需減少用眼時間、多眨眼、適時閉眼休息、眼部溫熱敷即可改善,也可以搭配人工淚液使用。嚴重時需進一步眼藥治療或依醫師建議使用自體血清、淚管塞、脈衝光等治療。
溢淚主因是淚液生成增加或淚液排出困難。淚液生成增加常見於眼表異物刺激或損傷如:角結膜炎、角結膜異物、睫毛倒插等。淚液排出困難常見是眼瞼閉合力度不足,無法形成有效負壓吸力讓淚水回收進入淚孔如:顏面神經麻痺、眼瞼手術後。亦可能是肇因於排出路徑受阻,淚水無法順暢流至鼻腔如:淚孔狹窄阻塞、淚小管炎、淚小管外傷斷裂、淚囊炎、鼻淚管阻塞、淚道腫瘤、鼻黏膜發炎腫脹、顏面骨折等。患者常見症狀為整天都需頻頻拭淚,淚水黏稠度稍高,壓眼頭靠近鼻樑處可能出現有黏稠分泌物等。嚴重淚囊炎會有紅腫熱痛等蜂窩性組織炎的表現。後天性鼻淚管阻塞常因慢性炎症或退化所造成。診斷上醫師可透過淚道沖洗確定阻塞的位置,進而進行治療。初期以局部眼藥合併淚道沖洗與探針暢通;藥物無效患者需進一步接受淚道氣球擴張術、人工淚管置入,嚴重患者可以透過經皮膚或是內視鏡鼻腔淚囊吻合手術獲得改善。眼瞼閉合力度不全的患者,需先改善眼瞼閉合,若治療後仍無法緩解,可接受淚腺肉毒桿菌注射減少淚水分泌。
流淚在現今社會中困擾著許多人,有症狀建議早期至眼科求診,透過正確的診斷與適當的治療,狀況可獲得改善,亦可大大提升生活品質。 |
 |
|
|
 |
| |
|
|
 |
| 封面故事 |
 |
 |
| 醫學報導 |
 |
 |
| 特別報導 |
 |
 |
| 社服園地 |
 |
 |
| 中醫報導 |
 |
 |
| 飲食營養 |
 |
 |
| 長庚健康影音館 |
 |
 |
| 本月主題 |
 |
 |
| 焦點話題 |
 |
|