 |
 |
 |
 |
 |
 |
 |
 |
當牙齒脫落或被拔除,使用人工植牙來重建缺牙區域已有半世紀的歷史。近年來隨著材料學、影像學及術式的進步創新,植牙的10年存活率高達約95%,因此病人可藉由人工植牙來達到預期復原相當良好的重建治療。
然而有著這麼高的存活率,是否只要牙醫師將植牙放入口中,就能「一勞永逸」了呢?答案是否定的。雖然大多數的植牙可以有很高的存活率,但若平常沒有悉心照顧,抑或是本身骨頭或軟組織條件相對較差且未經處理,仍有可能發生併發症。
相對於自然牙會發生「牙齦炎」,人工植牙也會有類似的情況,稱為「植體周圍粘膜炎」,這是侷限在軟組織的疾病,一旦組織的發炎與破壞擴散到周圍的骨頭時,就成了「植體周圍炎」,也就是植體周邊的「牙周病」。而由牙菌斑引起的植體周圍炎,除了降低植體的存活率之外,其他如紅腫、化膿、流血或異物不適感都是常見的症狀。
植體周圍炎的處理方式分成非手術性治療及手術性治療,牙醫師會針對疑似有植體周圍炎的位置進行放射線檢查,其中以錐狀射束電腦斷層掃描最為精確,通常會先以非手術的清創初步控制粘膜發炎及口腔衛生狀況,若評估無法達成治療目標,就會轉向手術性治療。
植體周圍炎的治療內容,首重發炎區域的症狀治療,除了非手術性的清創處理和抗生素治療外,以手術處理病灶,則可針對骨頭缺損區域進一步施行補骨或骨修整手術來達到更完整的發炎感染控制。
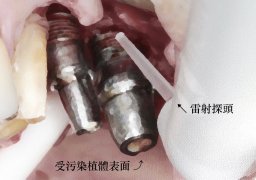
「雷射」大約在30年前被引進牙科治療,應用範圍除了軟硬組織切割與齲齒治療外,近年來隨著病人植牙需求提升以及相關研究成果積累,開始有較完整的科學證據支持以雷射來處理植體周圍炎。至於一般民眾最關心的「雷射治療是否有效」,重點在對症治療,針對病灶正確診斷後,選擇適合的雷射種類與模式設定,以達最佳預期成果。以下將針對雷射的幾個特色分項介紹:
• 波長
雷射的原理是利用受激輻射產生的光子束照射病變區域,既是光束,也就有吸收、散射、反射等光學反應,過往使用波長較小的二極體雷射,有不錯的止血效果,能讓手術區域的視野清晰從而增加操作的精準度。波長較大的二氧化碳雷射則因為其較無散射的特性,易在淺層產生大量熱能堆積而有焦化現象,現已較少使用。若病人期望只以非手術的方式進行,以往使用銣雅鉻雷射進行的雷射輔助牙周病治療也可應用在植體周圍炎上,惟須注意該雷射可能有破壞植體表面的風險。目前市面上主流的水雷射可以高程度地被組織中的水分子吸收,對於含水比例很高的口腔粘膜組織和牙齒都能達到相當高效的消融作用,近期許多重點期刊中有關雷射應用在植體周圍炎的研究,多半也使用水雷射來達到有效清創和促進癒合的效果。
• 殺菌
雷射在體外實驗已被證實有絕佳的殺菌能力,而在臨床研究上雖然因為複雜的環境因素而無法達到跟體外實驗一樣好的結果,但滅菌的比率仍與傳統工具相當,甚至更佳。
• 微創
在工具及技術日益發達的今日,許多領域的手術已趨向「低傷害與低併發症」的微創治療,雷射工具藉由光學的設計,探頭最小可達0.2mm左右,在許多微小的病變區域,傳統工具因不易清創,常需大範圍去除支持組織才能到達,而使用小的雷射探頭能盡可能地保留原本的組織,僅針對微小病變區做處理,達到「微創」的目標,甚至在較窄且深部的病灶有更多的觸及範圍。
• 能量
雷射治療可分為高能量及低能量兩種,早期使用雷射的考量著重在消融組織的能力以及清創的乾淨程度,這部分是利用高能量雷射的特性,研究結果發現能達到與傳統工具「相當」的結果,因此無法完全取代傳統工具,而是作為輔助性的角色。低能量雷射具有生物調控功能,初期被皮膚科及整形外科用在抗發炎、減輕疼痛、幫助傷口癒合甚至能促進細胞分化,近年牙醫師除了使用高能量雷射去除病變組織外,也開始使用低能量雷射對病變區域及受感染的植體照射,盼能藉由細胞生物反應而得到額外的臨床效益,甚至也用於計畫補骨的位置以期得到更好的再生效果。目前的臨床文獻證據已漸趨指向使用低能量雷射於植體周圍炎的病灶,且有更多正向臨床結果,這是雷射相對傳統工具較「不可取代」的特性,也是未來學術領域探討的熱門方向之一。
植牙的發展讓缺牙的病人能得到彷彿自然牙齒般的修復,但當植體周圍炎產生時,卻又有了類似牙周病的煩惱。隨著醫學研究的進展,牙周病科醫師在處理植體周圍炎時已經有更多使用雷射介入治療的經驗。藉由完善的治療計畫、醫病密切的配合和病人規律的回診,有望能使受感染的植體及其周圍支持組織「回春」,並避免面臨被移除的困境。 |
 |
|
|
 |
| |
|
|
 |
| 封面故事 |
 |
 |
| 特別報導 |
 |
 |
| 心靈點滴 |
 |
 |
| 中醫報導 |
 |
 |
| 飲食營養 |
 |
 |
| 兒童醫療 |
 |
 |
| 本月主題 |
 |
 |
| 焦點話題 |
 |
|