| 腹膜轉移癌患者的另一個選擇∼腫瘤減積手術併腹腔內溫熱化學治療 |
 |
| ◎林口長庚大腸直腸肛門外科主治醫師 許祐仁 |
 |
 |
 |
 |
 |
自2006年起,大腸直腸癌在台灣榮登癌症個案數最多寶座,到目前為止,大腸直腸癌仍然霸持著這不榮耀的寶座。但隨著醫療進步及手術技術精進,大腸直腸癌的死亡率相對比肝癌及肺癌低。大腸直腸癌就治療方面,依然以手術刀及化學或標靶治療為主,第1期至第4期的5年存活率依次約為90%、80%、70%及不到20%,最令人頭痛的依然是第4期之病人,尤其是腹膜轉移的病人,即使藥物再怎麼進步,也很難透過血液達到腹膜來控制腫瘤,這樣的患者最後往往消化不順、食慾不佳,腹脹間接壓迫呼吸及睡眠品質,免疫力不足也無法順利進行化學治療。
腹膜轉移癌末的治療困境
大腸癌末期表示腫瘤細胞已經經由血液、淋巴或腹膜系統擴散至全身,此時手術刀能處理的只有在身體某處肉眼看得到的腫瘤,但是四處逃竄肉眼看不到的腫瘤細胞,只能以化學治療加以控制。然而腹膜轉移面對的困境有二,其一,就是整個腹膜充滿著許多大的腫瘤,單一手術醫師要將這一群大腫瘤繩之以法簡直是心力交瘁,需要驚人的體力及耐心;其二,就算大腫瘤全部都逮捕了,四處竄逃的腫瘤細胞過不久也會馬上聚集為大腫瘤,使用的化療藥物濃度無法經由血液穿透到腹膜來壓制腫瘤細胞的增長,外科醫師辛辛苦苦的努力便在短短數個月內遭受挫敗。
腹膜轉移癌的治療方式
相較於傳統的緩和性治療方式,目前腹膜轉移癌患者可以透過腫瘤減積手術併腹腔內溫熱化學治療的方式,來達到殺死腫瘤細胞的效果。
● 腫瘤減積手術
腫瘤減積手術,就是把肉眼看得到的大腫瘤用手術將其切到最少而且最小(至少小於2mm),以利於接下來的腹腔內溫熱化學治療之藥物滲透。腫瘤減積手術對外科醫師是一個極需體力、耐心、精神力及技巧的手術,所幸林口長庚匯集各科外科菁英,在馬拉松的手術模式下,病人能得到最完整的腫瘤廓清,醫師也不再對於這個累人的手術避而遠之,病人在高品質的手術下也能加強腫瘤控制及降低手術併發症。
● 腹腔內溫熱化學治療
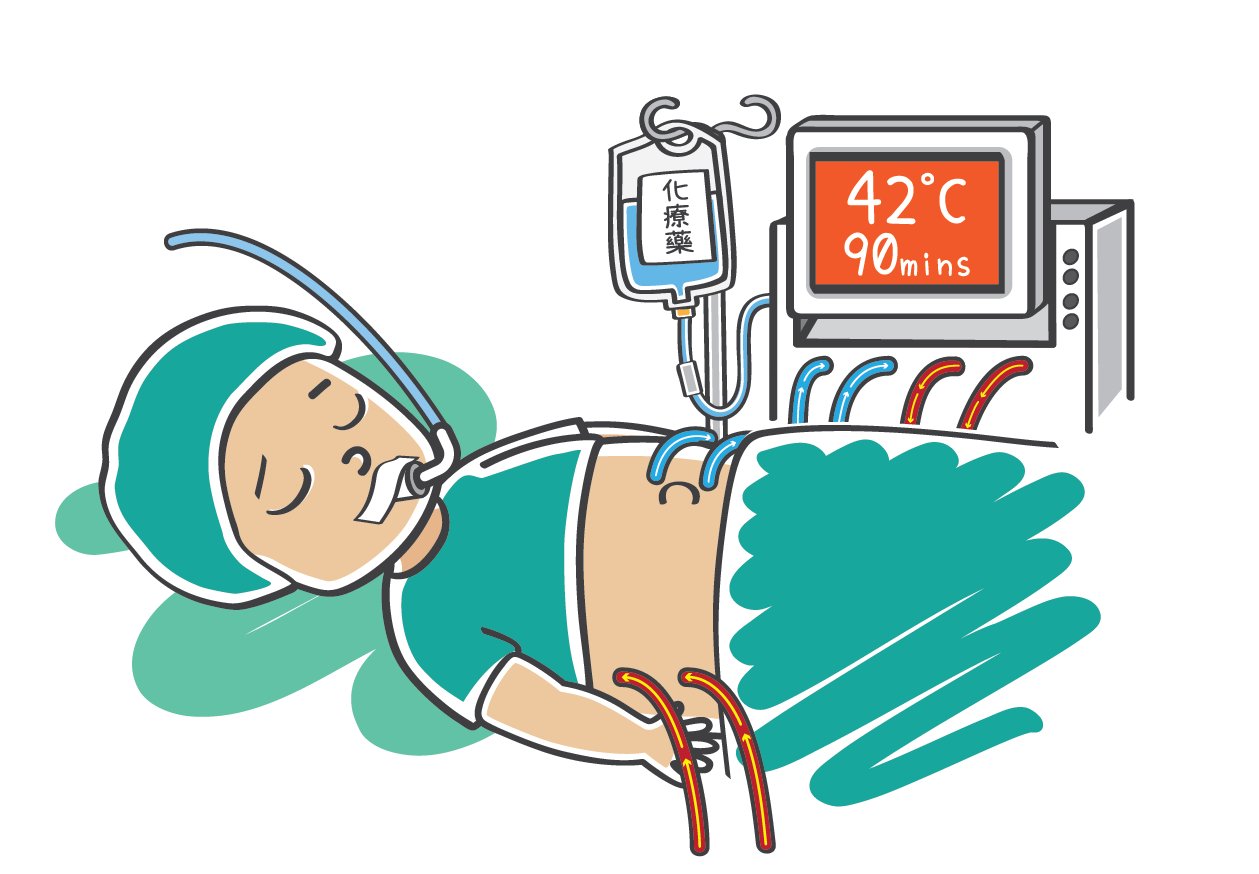
即使外科醫師們將大腫瘤切除,也無法阻止腫瘤細胞的搞怪,須藉由化學藥物雙管齊下,才有辦法有效控制腫瘤的增長。只可惜經由血液之化學藥物很難穿過腹膜達到毒殺腹膜轉移腫瘤細胞的效果。如果能把握手術當下將化學藥物注入至腹膜腔,便能達到20倍以上的藥物滲透作用,進而毒殺腫瘤細胞。至於為什麼要將化學藥物加熱至42∼43度呢?因化學藥物在這樣的溫度下,可以增加藥物穿透深度並強化藥物毒殺腫瘤的作用,又不至於破壞我們正常的身體細胞的代謝。簡單的說,我們可以藉由手術麻醉下進行一次高溫的腹腔內化學治療,在麻醉下病人也不至於那麼辛苦,手術完後,我們甚至可以放置一條腹膜透析管至腹腔內,以利後續常溫下之輔助性腹腔內化學治療。
● 手術怎麼進行?
外科醫師可先經由電腦斷層、正子造影及病人的過去病史、身體狀況初步評估手術之可行性,若初步評估許可,還是得經由腹腔鏡或剖腹探查確定手術可否繼續進行(若太嚴重則不建議),若確定可行,外科醫師團隊將先行腫瘤減積手術,手術完畢後,在腹腔內埋設4根導管,將化療藥和循環液經由機器加溫至42∼43度,再經由導管注入腹腔,藉由機器循環維持恆定溫度將腹腔浸潤灌洗30∼90分鐘再將藥物引流出腹腔。
手術後的併發症
手術困難度會依照腫瘤的嚴重程度而有所不同,使用的化學藥物也會因為不同病人的體質而有不同程度的副作用。較常見的併發症有:(1)因化學治療後免疫力降低而造成的感染,如肺炎、腹腔內感染,甚至是腸吻合處滲漏而需再次手術進行灌洗及腸照口;(2)病人腸道受熱效應影響,術後有暫時性腸麻痺現象,病人長時間感到腹脹無胃口而營養不良;(3)其他較少卻較嚴重的病發症如:電解質失衡、急性腎衰竭、急性肺栓塞或血管栓塞等。總體併發症比率文獻報導從10∼30%不等,此比率近幾年隨著手術醫師的經驗豐富慢慢降低,在醫學中心團隊的監測下,併發症大部分均能經由治療改善。
配合醫師治療有機會獲得好效果
大腸癌末期對病人來說仍必需長期抗戰,腫瘤減積及腹腔內高溫化學治療乃是給予腹膜轉移病人另一個積極的選擇之一。與醫師好好溝通討論,大腸癌腹膜轉移再也不是絕望的代名詞。
注意
哪些大腸癌病人可以考慮腹腔內溫熱化學治療?
腹膜轉移未合併其他遠端轉移。
腹膜轉移癌合併有可切除的遠端轉移。
腹膜轉移合併有惡性腹水。
無腹膜轉移但為腹腔轉移的高風險患者。 |
 |
|
|
 |
| |
|
|
 |
| 封面故事 |
 |
 |
| 特別報導 |
 |
 |
| 社服園地 |
 |
 |
| 飲食營養 |
 |
 |
| 本月主題 |
 |
 |
| 焦點話題 |
 |
|