 |
 |
 |
 |
 |
 |
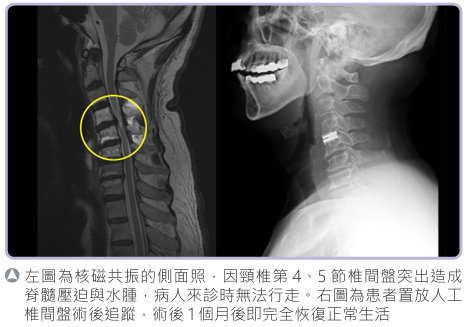 |
 |
隨著 3C產品的普及與現代社會工作型態的改變,頸椎椎間盤退化性病變導致頸部疼痛,或有神經壓迫症狀需要開刀手術治療的病人,有越來越年輕的趨勢。當椎間盤過度退化,既無法提供穩定性又無法再生時,傳統手術會將其移除,再植入支架 (cage)與骨基質以協助融合,重建椎體間的穩定性,這是傳統的椎體間融合固定手術。這樣的手術方式雖然能改善臨床症狀,術後兩年的病人滿意度也高達 8∼9成,可是因為手術將該節融合後,會增加上下鄰近椎間盤的負擔,反而可能會加速此兩鄰近關節的退化,造成新的骨刺增生或椎間盤突出,依照過往文獻,這樣的機率在手術後每年會以 3%的比例逐漸遞增。為了降低這樣的併發症,頸椎人工椎間盤置換手術 (Artificial Disc Replacement)因此誕生。
頸椎人工椎間盤是一種創新性的植入物,於 1980年代在美國被研發出來後, 2000年開始技術便已相當成熟。其設計核心在於平衡頸椎關節的運動保留與穩定性,透過生物力學特性來模擬天然椎間盤的功能。頸椎人工椎間盤的生物力學原理大概可以分成以下 5 個方面來介紹:
1.維持椎間活動度:維持生理性的彎曲、伸展、側面彎曲及旋轉,有助於降低鄰近節段的應力集中,進而減少退化風險。
2.負重的傳遞與減震:人體的椎間盤本來就具有分散載荷的功能,而人工椎間盤設計亦具有一定的彈性,能夠吸收部分衝擊力,模擬天然椎間盤的負荷分佈,應力也能均勻分佈至椎體,以防止局部過載導致植入失敗或是沉降。
3.即時適應動態運動:部分人工椎間盤設計具有半約束或非約束機制,使其能夠適應生理性的頸椎運動模式,或是採用球窩關節結構,允許多方向的自由運動,並適應每位病人的生物力學需求。
4.具低摩擦界面的材質:
a.金屬(如鈦合金、鈷鉻合金):強度高,耐腐蝕性佳,通常與醫用聚合物或陶瓷搭配使用。
b.醫用聚合物 ( 如聚醚醚酮 PEEK):具有良好的彈性和減震特性,可降低磨損。
c.陶瓷(如氧化鋯、氧化鋁):優異的生物相容性,磨損率較低。
以上材質皆可以降低磨損顆粒生成,減少植入物失敗風險。
5. 植入物固定與骨整合:多數人工椎間盤具有鋸齒狀或多孔結構,以增加骨質與植入物接觸面,提供即時穩固性。
然而,並不是所有的病人都適合接受頸椎人工椎間盤置換手術。若不符合以下的手術適應症,便容易造成失敗與發生合併症。頸椎人工椎間盤置換術的建議適應症如下:
1.頸椎間盤退化性病變。
2.年齡 18∼60 歲。
3.無骨質疏鬆或僵直性脊椎炎病變。
4.病灶處椎間盤無滑脫、骨折、後縱韌帶鈣化等問題。
5.椎間盤高度塌陷輕微 (<50%)。
6.病灶節的後側小面關節無明顯退化情形。
在手術過程方面,頸椎人工椎間盤置換手術與傳統前位頸椎融合手術的起始步驟雷同。在頸部前右側皮膚做一個 3∼5 公分的切口 ( 切口大小根據每個人的身型體重會有所差異 ),透過標準的頸前位入路 (Smith-Robinson approach),在顯微鏡下移除病變的椎間盤和骨刺。兩種手術的差別在於頸椎人工椎間盤置換手術需要更成熟的神經外科技術,以達到足夠徹底的神經減壓與骨刺移除,同時也需要更細緻的終板準備 (endplate preparation),保留部分軟骨終板以促進骨整合,減少異位骨化 (heterotopic ossification),以免影響日後關節活動度。置入頸椎人工椎間盤的病人術後恢復速度較傳統手術更快,也不需要長期配戴頸圈,可以獲得較佳的生活品質。
依照美國 FDA的建議,每位病人最多可置換兩節人工椎間盤。三節人工椎間盤置換術雖然漸漸有論文支持,但其安全性與有效性至今仍在討論中。台灣健保制度下目前每位病人最多給付一節,其餘節數病人須自行負擔此醫材的費用,因此如果需接受多節手術,應與臨床醫師詳細討論後再行評估。
頸椎人工椎間盤置換術提供了比傳統頸椎椎間盤融合手術更新的替代方案,除了術後恢復快,生活品質佳,也減少鄰近節段退化需要再手術的機率,臨床效果十分優異。隨著醫療技術的發展,未來可能會有更優化的設計與材料,進一步提高手術的安全性。但仍需注意要選擇適當的適應症,林口長庚有著經驗豐富的神經外科團隊,可以為每位病人擬定個人化的最佳治療決策。 |
 |
|
|
 |
| |
|
|
 |
| 封面故事 |
 |
 |
| 醫學報導 |
 |
 |
| 特別報導 |
 |
 |
| 心靈點滴 |
 |
 |
| 飲食營養 |
 |
 |
| 本月主題 |
 |
 |
| 焦點話題 |
 |
|