
| 第四十六卷第十一期 114年11月1日發刊 |
| 兒童血液腫瘤治療新進展 |
| 從精準醫學與個人化醫療看兒童腦瘤 | |
| ◎林口長庚兒童血液腫瘤科主治醫師 張從彥 | ◎林口長庚兒童血液腫瘤科主治醫師 張從彥 |
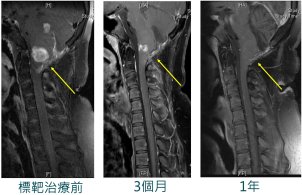 |
| 小語在 12歲被診斷出有腦幹腫瘤,部分切除後證實是低惡性度的膠質瘤,術後先採取定期追蹤的計畫。但追蹤一年就發生影像上的復發,雖然馬上接受放射及化學治療,影像上腫瘤反應還是不好,且腦幹功能異常的症狀也越來越明顯。在腦幹位置手術對神經外科醫師來說挑戰相當大,手術再切除的風險也較高,因此與兒童血液腫瘤科醫師討論後,決定用當初切除的病理組織安排次世代定序基因檢測。結果檢測出 BRAF基因的異常,經建議接受了口服標靶藥物治療,幾個月後,不只影像上有進步(圖),腦幹症狀也改善了。目前小語已經 16歲了,雖然還有一些腫瘤後遺症,也還在使用標靶藥物,但只需要門診追蹤治療,生活品質也算良好。 次世代定序(Next Generation Sequencing, NGS)是一種新型的基因檢測技術,可以同時分析許多基因,速度快、準確度高。和傳統基因檢查只能一次分析一個基因相比, NGS能在短時間內一次定序(讀取)上百萬段 DNA序列,因此特別適合於遺傳疾病、癌症、產前篩檢等多種應用。 NGS在癌症治療中的應用,主要是透過分析腫瘤檢體的基因,找出腫瘤中的基因突變,從而幫助醫師制定量身訂做的治療方案。具體來說:NGS 能同時檢測數十甚至數百個與癌症相關的基因,根據結果,醫師可以選擇針對特定基因突變的標靶藥物,避免使用對患者無效或副作用大的藥物,提高治療效果與安全性。 目前已有許多臨床證據證明NGS 在兒童腦瘤中帶來的益處: 1. 國內外針對腦瘤的分類,過去往往只以顯微鏡下的變化,也就是俗稱的病理切片,來進行診斷。但近年對腦瘤細胞的研究,均強調以基因分子的變化來理解致病原因。也因這些分子基因的發現,能夠找出在舊型的分類系統下,同一群人為何有治療效果的好壞,進而驅使分類診斷系統的進一步更新。 2. 除了讓診斷更精確,某些基因變異也已經通過臨床研究,發展出能針對的藥物,病人若根據檢驗結果進一步接受如 dabrafenib/trametinib、 tovorafenib(針對 BRAF 基因突變)、pembrolizumab(免疫檢查點抑制 劑 )、larotrectinib、 entrectinib(針對 NTRK 基因突變)或selumetinib 等( 針對 NF1 突變),針對腫瘤中的特定基因融合或突變的標靶治療,這樣個人化治療帶來的疾病控制效果,可能是傳統化療難以達到的。 3.NGS 檢測也可能發現原本不易診斷的「遺傳性癌症症候群」(具容易得癌症的體質),若發現這些體質,針對這些病童的第二種癌症,就應該要有特別的檢查策略來預防,也可以對父母、下一代、或家族其他成員進行遺傳諮詢,這對整個家庭的健康監測及未來照護上也會有重大幫助。 NGS 也存在數項缺點與限制: 1.NGS 檢測成本昂貴,即使技術逐步普及,對醫療體系和家庭仍是一筆負擔。在缺乏健保給付的情況下,會影響兒童腦瘤患者獲得檢測的機會。 2.檢測所需的時間也需考慮。一般而言,開立到報告完成需約4 週的時間,這樣也會讓惡化快速或疾病已進展至末期的病童無法及時地由報告結果調整治療方向。 3.檢測結果需由具經驗的專業人員解讀,否則可能產生誤判或過度解讀。 4.兒童腦瘤異質性高,致病基因眾多,仍有許多基因變異無法解釋其臨床意義,依目前國內外的檢測經驗,仍有高機率無法找到特殊的突變或基因異常,無法有對應的治療藥物。若檢驗結果沒有找到對應的治療,對患者臨床幫助有限,父母也可能因檢測結果而額外承受心理壓力。 5.就算對應到合適的藥物,也可能因為藥物使用沒有符合健保給付規範,又再額外產生財務負擔。 6.部分兒童腦瘤位於腦部深處或無法手術,取得檢體受到限制,也降低 NGS 的適用性。 原本就發展成熟的手術、放射治療(質子)以及化學治療,是傳統抗癌治療的三本柱,依照治療特性目前仍有不可取代性,也有許多腦瘤兒童在此三種類治療的協助下,治療成績就已經很好。但隨著醫療進步,NGS 也已逐漸成為兒童腦瘤照護中不可或缺的利器,新的治療概念能協助醫師根據腫瘤基因特點調整診斷,制定個別治療,甚至發現需要接受家族遺傳諮詢的兒童,讓兒童腦瘤的照顧進入「精準化個人醫療」的新時代。 |
|
|||||